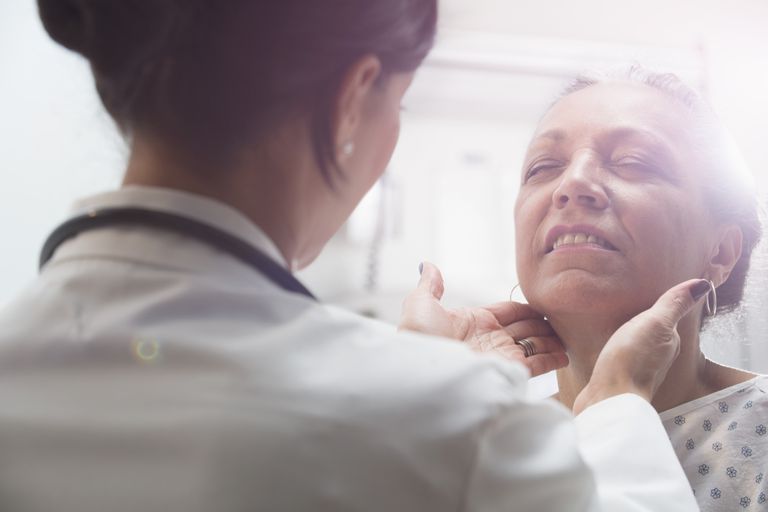
Ifølge en finsk undersøkelse som ble utgitt i 2003, kan en kvinnes sjanse for å utvikle skjoldbruskkreft bli fordoblet de første 18 månedene etter hysterektomi-operasjonen. Forskerne fant at kvinner som hadde en hysterektomi var dobbelt så sannsynlig at andre kvinner ble diagnostisert med skjoldbruskkreft innen 6 måneder til 18 måneder etter operasjonen.
Forfatterne bemerker at risikoen for skjoldbruskkreft sannsynligvis øker som følge av forholdene som forårsaker en kvinne å gjennomgå hysterektomi, og ikke fra selve prosedyren.
Ifølge studien var risikoen for skjoldbruskkreft blant kvinner som gjennomgikk hysterektomi nesten 40% høyere enn gjennomsnittet, men risikoen faller vesentlig mer enn 18 måneder etter operasjonen. Forskerne har hevdet at de ikke tror at hysterektomi selv forårsaket økt risiko for skjoldbruskkreft. I stedet ser det ut til å være en slags forbindelse eller felles bakgrunn mellom årsaken til hysterektomi-vanligvis godartede svulster kalt uterinfibroider eller overdreven menstruell blødning og skjoldbruskkreft.
Mer forskning
I en studie med tittelen "Langsiktig kreftrisiko etter hysterektomi på gunstige implikasjoner: populasjonsbasert kohortstudie", som ble akseptert for utgivelse av
International Journal of Cancer i 2016, ser svensk forsker mer generelt på forekomsten av kreft hos mennesker som får hysterektomi for godartede årsaker. Forskerne bemerker at tidligere forskning har vist økt risiko for at kvinner utvikler ikke bare skjoldbruskkreft etter hysterektomi, men også ovarie og nyre (nyre) kreft. Denne økte risikoen er vist hos kvinner med hysterektomi som ikke har bilateral salpingo-oophorektomi (BSO) eller fjerning av eggstokkene. Tilsynelatende, når eggstokkene forblir i kroppen, kan hormonene de produserer knyttes til utviklingen av kreft.
Her er noen av forskerens funn basert på en populasjonsstudie:
For begge kvinner med hysterektomi alene og hysterektomi med BSO, var det en marginal samlet
reduksjon
- i fare for alle typer kreft. For begge kvinner med hysterektomi alene og hysterektomi med BSO, økte risikoen for skjoldbruskkjertel og hjernekreft. For begge kvinner med hysterektomi alene og hysterektomi med BSO, var det ingen økning i risikoen for bryst-, lunge- eller gastrointestinalkreft.
- Vær oppmerksom på at de svenske kvinnene som studerte av forskerne, hadde hysterektomi av andre grunner enn kreft. De sveitsiske forskerne konkluderer med at hysterektomi både med og uten BSO sannsynligvis ikke øker risikoen for kreft ved en mer generell mekanisme, men har heller noe å gjøre med hormoner.
- Hva betyr en sammenslutning mellom hysterektomi og kreft?
Vær oppmerksom på at ovennevnte forskning bruker relativ risiko for å forklare en sammenheng mellom hysterektomi og kreft. Med andre ord, selv om risikoen øker, er det veldig mulig at bare få kvinner faktisk utvikler skjoldbruskkreft etter hysterektomi.
Som konklusjon, hvis legen din bekrefter at du trenger en hysterektomi, bør du fortsatt følge hans eller hennes råd til tross for bekymringer om økt kreftrisiko. Det kan imidlertid være en god ide å holde ovennevnte forskning i tankene i månedene og årene etter operasjonen.
Spesielt bør du være oppmerksom på eventuelle endringer i kroppen din som kan indikere skjoldbruskkjertelseskift eller skjoldbruskkreft. For eksempel kan skjoldbruskkjertelforstørrelse, heshet, nakkefølsomhet eller ømhet i nakken alle være symptomer på skjoldbrusk noduler eller kreft. Hvis du oppdager noen endringer i skjoldbruskkjertelen din, må du følge opp med legen din umiddelbart.
Du bør også vurdere å sørge for at en komplett skjoldbruskkjertel-TSH, Free T4 og Free T3-tester blir gjort årlig etter hysterektomi, for å sikre at noen utviklende skjoldbruskkjertelforhold ikke overses.

