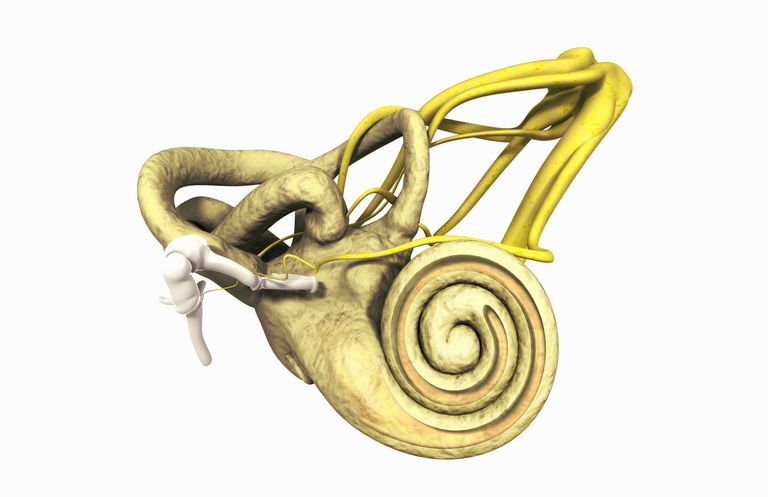
De halvcirkelformede kanalene er plassert i det indre øret. Disse tre små rørene (de horisontale, overlegen og bakre halvcirkelformede kanaler) er anordnet vinkelrett på hverandre. De inneholder et fluid som heter endolymf og små hårceller, kalt cilia, som fornemmer våre bevegelser. De halvcirkelformede kanalene er en del av vestibulærsystemet og funksjon for å gi oss en følelse av balanse.
Halvcirkelformet Canal Dehiscence (SSCD), også kalt Superior Canal Dehiscence Syndrome (SCDS), er en tilstand som skyldes et hull eller åpning i beinet som ligger over den overlegne halvcirkelformede kanalen. Det kompromitterte beinet tillater endolymf i den overordnede halvcirkelformede kanalen å bevege seg som respons på lyd- eller trykkstimuli.
Innfall og årsaker
Overlegen halvcirkelformet kanaldehiscens er en sjelden uorden og den eksakte årsaken er fortsatt ukjent. En teori er at en til to prosent av befolkningen er født med et unormalt tynt bein som ligger over den overlegne halvcirkelformede kanalen som predisponerer dem for SSCD. Teorien er at trykk eller traumer forårsaker hullet eller åpningen i dette allerede skjøre benet. Dette forklarer hvorfor gjennomsnittsalderen for diagnosen er ca. 45 år gammel.
Men SSCD har blitt diagnostisert hos personer som er mye yngre enn dette. En annen teori er at benet ikke utvikler seg riktig i utero og at SSCD er tilstede ved fødselen.
Det kan også være mulig at beinet over den overordnede halvcirkulære kanalen naturlig begynner å tynne med alderen, og deretter mindre traumer eller økt intrakranielt trykk kan føre til dehiscens. Dette beinet kan også bli skadet under øreoperasjonen.
Superior Halvcirkulær Canal Dehiscence påvirker menn, kvinner og individer i alle raser likt.
Den eksakte forekomsten av SSCD er ukjent.
Tegn og symptomer
Symptomene på SSCD varierer mellom enkeltpersoner. Du kan ha vestibulære symptomer, hørselssymptomer eller en kombinasjon av begge. Noen symptomer på SSCD kan virke bisarre. Symptomer på SSCD kan omfatte:
- Svimmelhet eller svimmelhet (ofte lyd eller trykk indusert)
- Kronisk ubalanse Tinnitus – som noen ganger korrelerer med øyebevegelser eller lyden av hjertet ditt, slår
- Hyperacusis (uvanlig følsomhet for hverdagslyder)
- Oscillopsia – høye lyder kan føre til at objekter vises som om de beveger seg
- Nystigmus (ufrivillig øyebevegelser – kan være trykkinducerte). Symptomer kan bli verre når du nyser, hoster eller blåser nesen.
- Autofoni – du kan kanskje høre dine egne øyebevegelser eller til og med din puls. Stemmen din kan virke unormalt høyt i det berørte øret.
- Ledende hørselstap vanligvis for lavfrekvente lyder
- Lyden kan virke forvrengt i det berørte øret (e)
- Lydstyrke (følelse av fylde eller trykk i det berørte øret)
- Et unormalt tynt bein som ligger over den overlegen halvcirkelformede kanalen, selv i Fravær av dehiscence, kan også forårsake mer milde symptomer på SSCD. Det bør også bemerkes at noen mennesker med SSCD faktisk ikke opplever noen symptomer i det hele tatt.
- Diagnose
Hvis legen din mistenker at du kan ha SSCD, kan de bruke en rekke tester for å bekrefte denne diagnosen. Din regelmessige lege kan mistenke SSCD, men diagnosen er best laget av en lege som spesialiserer seg på forstyrrelser i øre nese og hals (en ENT eller otolaryngologist).
Overlegen halvcirkelformet kanal dehiscens kan forveksles med lignende lidelser som perilymph fistel, BPPV og otosklerose.
Historikk og fysisk
Legen din kan utføre en rekke enkle tester på kontoret, som kan omfatte:
Gait Test
– legen din vil se deg gå, dette bidrar til å diagnostisere balanseproblemer.
- Oculomotor undersøkelse – legen din vil se på hvordan øynene dine beveger seg for å oppdage nystigmus.
- Fukuda Test – legen din vil be deg om å gå på plass i 20-30 sekunder mens du holder øynene lukket. Denne testen brukes til å oppdage vestibulære abnormiteter.
- Dix-Hallpike manøver – legen din vil utføre denne testen ved å legge deg plutselig tilbake med hodet vendt mot siden. Mens du gjør dette, vil legen din observere øynene for nystigmus. Dix-Hallpike manøveren er brukt til å utelukke godartet paroksysmal posisjonsvarsel.
- Head Shake Test – legen din vil riste hodet mens du har på spesielle linser.
- Head-Thrust Test Visuell Dynamisk Acuity Test
- Fistel Test
- Barany støy boks –
- brukes til å teste for støy indusert svimmelhet
- CT Scan CT-skanning med høy oppløsning kan være nyttig ved diagnostisering av SSCD når utført av en dyktig person. Du vil ønske å gå til et radiologisenter som er dyktig i å identifisere SSCD, da det kan være lett å gå glipp av dehiscensen. Selv om du har et positivt funn på CT, må du fortsatt ha hørselstester for å bestemme effekten, da en membran (kjent som
dura
) kan forsegle området som gjør hullet ubetydelig. HørselstestAudiometri-testing viser vanligvis lavt ledende hørselstap, selv om andre typer hørselstap kan bli funnet. Hørselstester som kan brukes inkluderer: ren tone audiometri, immitans testing (tympanometri) for å utelukke mellomproblemer, forbigående fremkallte otoakustiske utslipp og elektrokolleografi.
Behandling
Rådgivning er vanligvis et godt første skritt når man vurderer om kirurgisk behandling av SSCD er nødvendig. Hvis symptomene ikke er alvorlige, kan noen tilfeller være bedre igjen med håndteringsmekanismer. Hvis symptomer på ubalanse er små, kan vestibulær rehabilitering gi noen fordel.
Men hvis livskvalitet påvirkes vesentlig, kan kirurgisk reparasjon av åpningen være berettiget. De to vanligste tilnærmingene innebærer å plugge hullet (som lukker den halvcirkelformede kanalen), eller gjenoppta holdet (som forlater halvcirkelformet kanal intakt). Begge typer eller kirurgisk reparasjon krever kutting i skallen gjennom det som kalles midtre kranial fossa-tilnærming (eller midt fossa craniotomi).
Mens denne operasjonen generelt har gode resultater, kan komplikasjoner til ansiktsnerven og tilbakefall av symptomer oppstå. Før en operasjon er det best å diskutere risikoer knyttet til prosedyren med legen og spørre mer spesifikt om hvilken grad pasientene har hatt komplikasjoner relatert til prosedyren.